NightWatch
NightWatch est un capteur portable multimodal qui détecte les principales crises épileptiques motrices nocturnes, à savoir¹:
- Les crises tonico-cloniques
- Les crises toniques (si elles sont en cluster ou prolongées)
- Crises hyperkinétiques
- Les crises myocloniques (si elles sont en cluster)
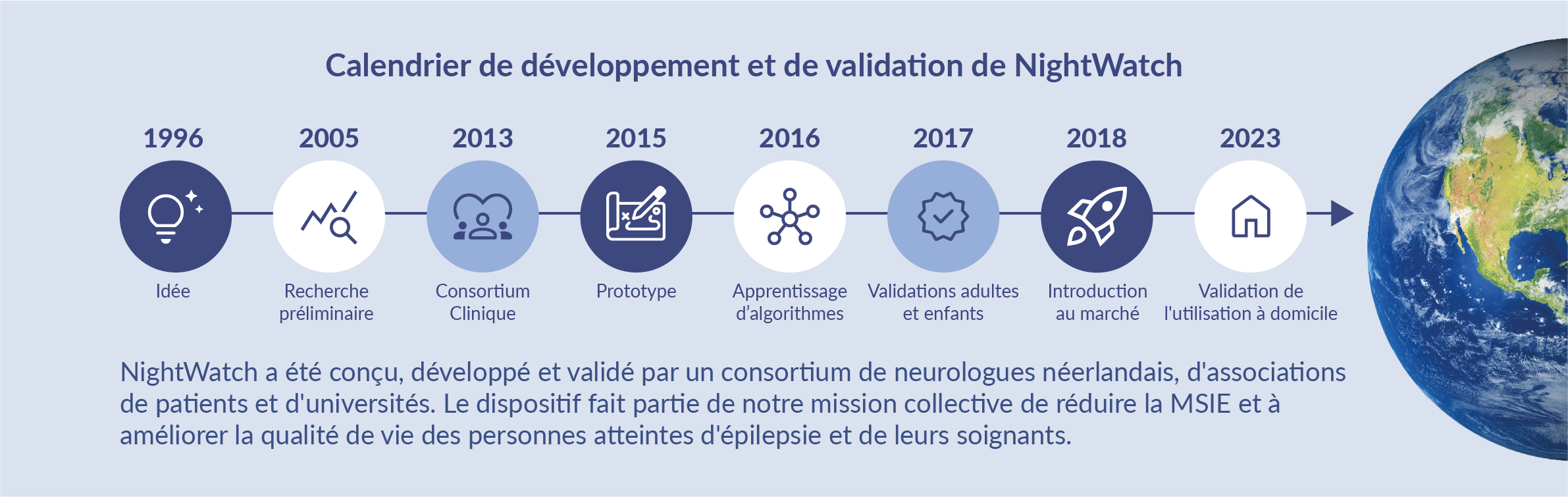
La chronologie de la validation clinique
NightWatch a été inventé et développé par un consortium de neurologues néerlandais, d’organisations de patients, d’universités et d’industries de haute technologie. Notre mission commune est de réduire le risque de mort subite inattendue chez les patients épileptiques (en anglais : SUDEP, pour Sudden Unexpected Death in Epilepsy) et d’améliorer la qualité de vie des personnes atteintes d’épilepsie et de leurs aidants.
Conception de l’étude
NightWatch a été validé lors de plusieurs essais prospectifs à long terme, multicentriques et contrôlés par vidéo. Ces essais ont impliqué des infirmières d’essai formées qui ont utilisé la vidéo et l’audio pour l’annotation. La conception de l’étude a permis d’évaluer les performances de l’appareil dans un environnement domestique réaliste sur une période prolongée. Pour atténuer le biais lié aux crises manquées en raison du manque de supervision EEG continue, susceptible d’augmenter la sensibilité, différentes méthodes de dépistage ont été appliquées. Tout d’abord, les aidants ont été invités à suivre toutes les crises remarquées. De plus, des technologies automatisées de détection de crises secondaires, telles que des capteurs de lit et une détection vidéo rétrospective, ont été utilisées. Enfin, les infirmières d’essai ont examiné 5 % à 10 % de toutes les vidéos enregistrées pour identifier les crises.

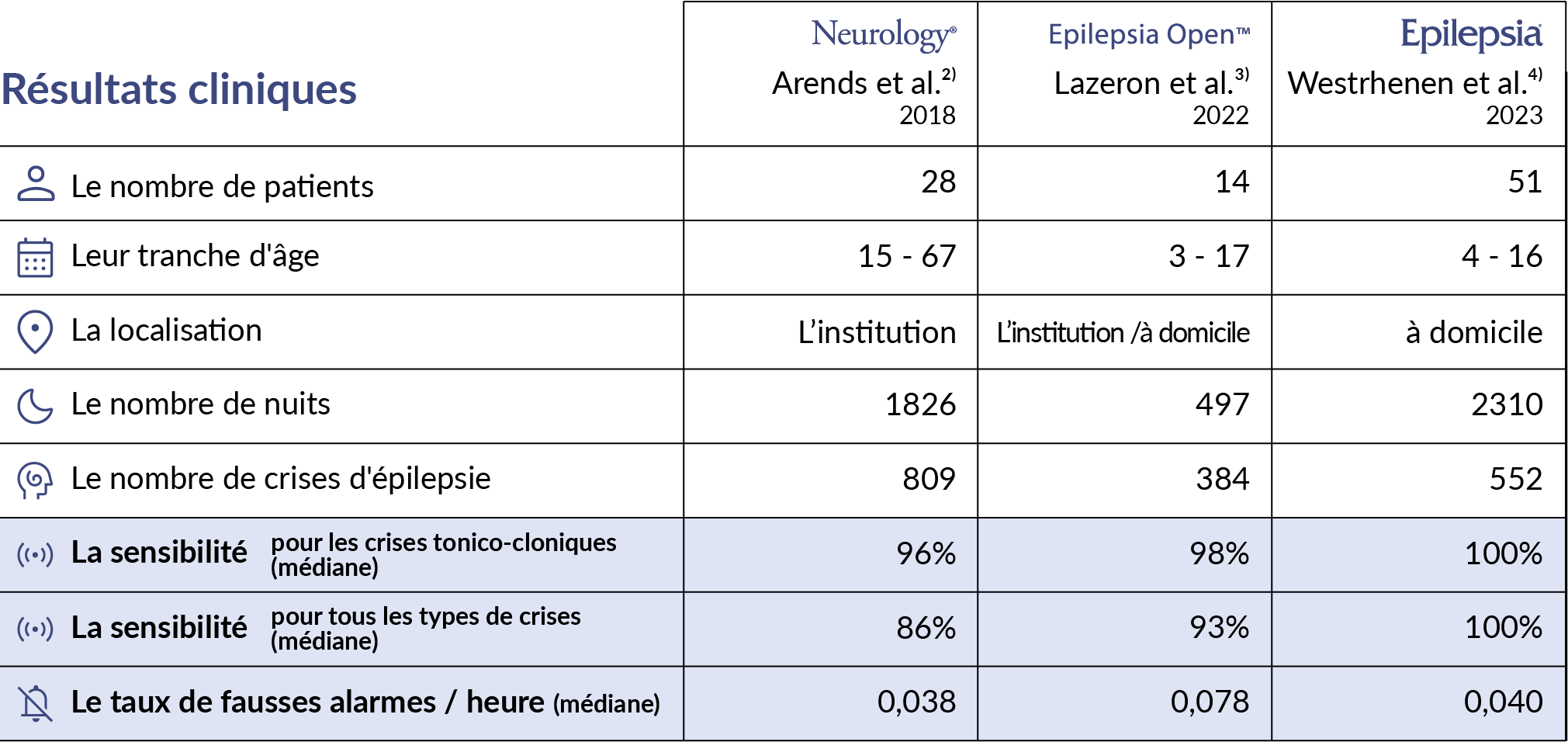
L’efficacité de NightWatch a été évaluée cliniquement lors d’essais cliniques prospectifs de phases 3 et 4 multicentriques au cours des cinq dernières années¹ ³ ⁴. Les résultats agrégés sont visualisés ci-dessous.
Le tableau ci-dessous illustre les résultats des études.
Résultats secondaires
L’utilisation de NightWatch pendant deux mois a montré une réduction significative du stress chez les parents par rapport aux deux mois précédant son utilisation⁵. Cela se manifeste par un score total de l’indice de contrainte des aidants (CSI) de 8,0 contre 7,1 ; p=0,032.
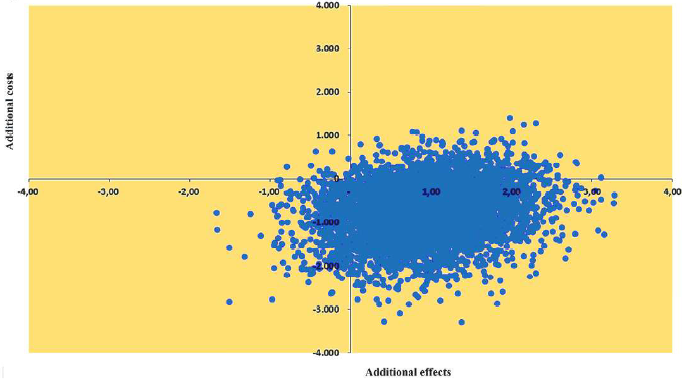
L’utilisation de NightWatch pendant deux mois a montré une réduction calculée des coûts de soins de 775 € par rapport aux deux mois précédant son utilisation⁵. De plus, l’analyse coût-efficacité de NightWatch révèle que 82 % des ratios coût-efficacité incrémentiels (ICERS) se trouvent dans le quadrant dominant du sud-est, ce qui indique que NightWatch est moins cher et plus efficace que les soins habituels.
Téléchargez l’évaluation économique de NightWatch pour les enfants atteints d’épilepsie réfractaire.
Pourquoi la détection des crises épileptiques nocturnes est-elle importante ?
- 86 % des crises nocturnes passent inaperçues².
- Une intervention rapide lors de crises nocturnes peut réduire les blessures corporelles, l’état de mal épileptique et les SUDEP².
- L’imprévisibilité des crises est source de détresse pour les patients et les aidants, elle contribue à l’isolement social et diminue la qualité de vie².
NightWatch améliore la sécurité des personnes atteintes de crises épileptiques motrices nocturnes et réduit le stress des aidants en les alertant lorsqu’une crise épileptique motrice nocturne survient. Cela permet aux aidants de prendre les mesures appropriées en cas de besoin.
Références bibliographiques
- Arends J, Thijs RD, Gutter T, Ungureanu C, Cluitmans P, van Dijk J, et al. Multimodal nocturnal seizure detection in a residential care setting: A long-term prospective trial, Neurology. 2018 Nov 20; 91(21):e2010-e2019. doi: 10.1212/WNL.0000000000006545
- Beniczky S, Wiebe S, Jeppesen J, Tatum WO, Brazdil M, Wang Y, et al. Automated seizure detection using wearable devices: A clinical practice guideline of the International League Against Epilepsy and the International Federation of Clinical Neurophysiology. Epilepsia. 2021 Mar; 62(3):632-646. doi: 10.1016/j.clinph.2020.12.009.
- Lazeron RHC, Thijs RD, Arends J, Gutter T, Cluitmans P, van Dijk J, et al. Multimodal nocturnal seizure detection: Do we need to adapt algorithms for children? Epilepsia. 2022; 7(3):406–13. doi: 10.1002/epi4.12618
- van Westrhenen A, Lazeron RHC, van Dijk JP, Leijten FSS, Thijs RD, the Dutch TeleEpilepsy Consortium. Multimodal nocturnal seizure detection in children with epilepsy: A prospective, multicenter, long‐term, in‐home trial. Epilepsia. 2023. doi: 10.1111/epi.17654
- Engelgeer A, van Westrhenen A, Thijs RD, Evers SMAA. An economic evaluation of the NightWatch for children with refractory epilepsy: Insight into the cost-effectiveness and cost-utility. Seizure. 2022;101:156–61. doi: 10.1016/j.seizure.2022.08.003
Liste des autres publications citées
- Zelano, J., Beniczky, S., Ryvlin, P., Surges, R., Tomson, T., & the ILAE SUDEP Task Force. (2023). Report of the ILAE SUDEP Task Force on national recommendations and practices around the world regarding the use of wearable seizure detection devices: A global survey. Epilepsia Open. doi.org/10.1002/epi4.12801
- Hadady L, Klivényi P, Fabó D, Beniczky S. Real-world user experience with seizure detection wearable devices in the home environment. Epilepsia. 2022;00:1–6. doi: 10.1111/epi.17189
- van Elmpt WJC, Nijsen TME, Griep PAM, Arends JBAM. A model of heart rate changes to detect seizures in severe epilepsy. Seizure. 2006;15(6):366–75. doi: 10.1016/j.seizure.2006.03.005
- Massé F, Penders J, Serteyn A, van Bussel M, Arends J. Miniaturized wireless ECG-monitor for real-time detection of epileptic seizures. WH’10. 2010 Oct; 111-117. doi: 10.1145/1921081.1921095
- Lamberts RJ, Thijs RD, Laffan A, Langan Y, Sander JW. Sudden unexpected death in epilepsy: People with nocturnal seizures may be at highest risk: Nocturnal Seizures as a Risk for SUDEP. Epilepsia. 2012;53(2):253–7. doi: 10.1111/j.1528-1167.2011.03360.x
- van Andel J, Leijten F, van Delden H, van Thiel G (2015) What Makes a Good Home-Based Nocturnal Seizure Detector? A Value Sensitive Design. PLoS ONE 10(4): e0121446. doi: 10.1371/journal.pone.0121446
- Arends JB, van Dorp J, van Hoek D, Kramer N, van Mierlo P, van der Vorst D, et al. Diagnostic accuracy of audio-based seizure detection in patients with severe epilepsy and an intellectual disability. Epilepsy Behav. 2016;62:180–5. doi: 10.1016/j.yebeh.2016.06.008
- van Andel J, Thijs RD, de Weerd A, Arends J, Leijten F. Non-EEG based ambulatory seizure detection designed for home use: What is available and how will it influence epilepsy care? Epilepsy Behav. 2016;57:82–9. doi: 10.1016/j.yebeh.2016.01.003
- van der Lende M, Cox FME, Visser GH, Sander JW, Thijs RD. Value of video monitoring for nocturnal seizure detection in a residential setting. Epilepsia. 2016;57(11):1748–53. doi: 10.1111/epi.13558
- van Andel J, Ungureanu C, Arends J, Tan F, Van Dijk J, Petkov G, et al. Multimodal, automated detection of nocturnal motor seizures at home: Is a reliable seizure detector feasible? Epilepsia Open. 2017;2(4):424–31. doi: 10.1002/epi4.12076
- Geertsema EE, Thijs RD, Gutter T, Vledder B, Arends JB, Leijten FS, et al. Automated video-based detection of nocturnal convulsive seizures in a residential care setting. Epilepsia. 2018;59:53–60. doi: 10.1111/epi.14050


